Informe de Situación: Manejo y Reversión de la Enfermedad Hepática Esteatósica (Hígado Graso)
La enfermedad del hígado graso, recientemente reclasificada como Enfermedad Hepática Esteatósica Asociada a Disfunción Metabólica (MASLD), afecta actualmente a una de cada cuatro personas a nivel mundial, con una prevalencia de entre el 20% y el 30% en Europa. Esta patología representa la causa más común de enfermedad hepática en el mundo, impulsada por la epidemia de obesidad y diabetes tipo 2.
Los hallazgos críticos de este análisis indican que:
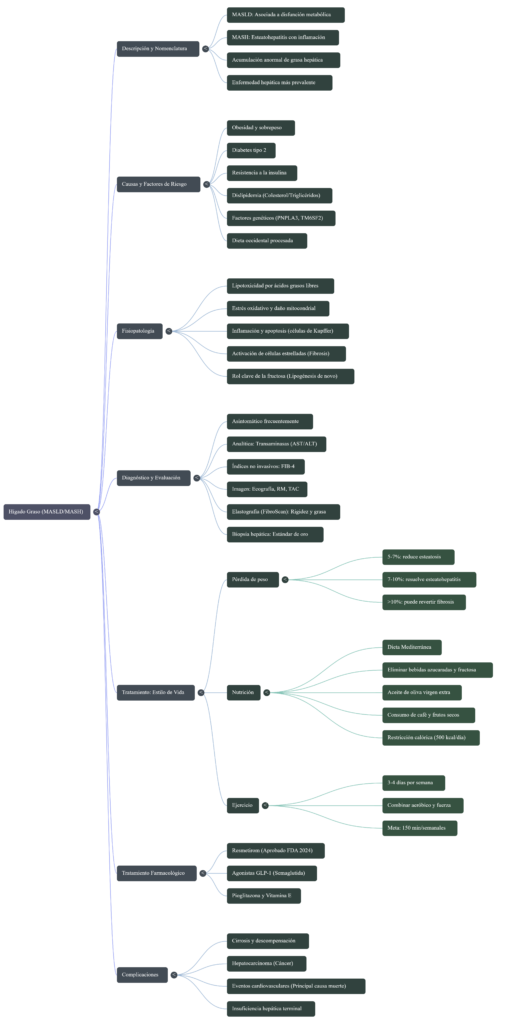
- Cambio de Nomenclatura: La transición de NAFLD/NASH a MASLD/MASH busca eliminar el estigma y centrarse en la disfunción metabólica como motor de la enfermedad.
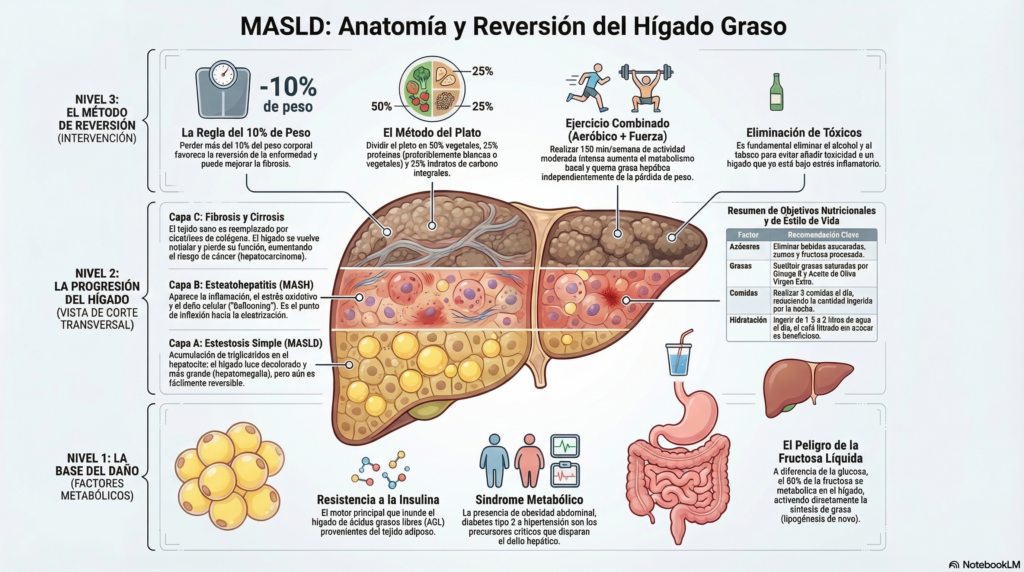
- Reversibilidad: La enfermedad es reversible mediante cambios profundos en el estilo de vida. Una pérdida de peso superior al 10% puede revertir la fibrosis.
- El Rol Crítico de la Fructosa: El consumo de azúcares simples, especialmente en forma líquida, es un factor patogénico clave que estimula la lipogénesis de novo y genera resistencia a la insulina.
- Independencia del Ejercicio: El ejercicio físico de intensidad moderada a intensa puede reducir la grasa hepática incluso sin una pérdida de peso clínicamente significativa.
- Avances Farmacológicos: La aprobación de Resmetirom en marzo de 2024 marca un hito como el primer tratamiento específico para la esteatohepatitis con fibrosis.
1. Cambio de Paradigma: De NAFLD a MASLD
Las principales sociedades internacionales de hepatología (AASLD, EASL, ALEH) han consensuado una nueva terminología para reflejar mejor la fisiopatología de la enfermedad:
- MASLD (antes NAFLD): Enfermedad Hepática Esteatósica Asociada a Disfunción Metabólica. Requiere la presencia de esteatosis hepática y al menos un criterio de riesgo cardiometabólico (obesidad, diabetes tipo 2, hipertensión o dislipidemia).
- MASH (antes NASH): Esteatohepatitis Asociada a Disfunción Metabólica. Define la fase donde existe inflamación y daño celular (balonización), lo que precede a la fibrosis avanzada.
Este cambio subraya que la acumulación de grasa no es un evento aislado, sino una manifestación de un síndrome metabólico sistémico.
2. Fisiopatología: La Hipótesis de los «Múltiples Impactos»
La progresión de la enfermedad no responde a una causa única, sino a una cascada multifactorial de eventos:
| Proceso | Mecanismo de Acción |
| Resistencia a la Insulina | Motor principal. Aumenta la lipólisis en el tejido adiposo, saturando el hígado con ácidos grasos libres (AGL). |
| Lipotoxicidad | El hígado es incapaz de oxidar o exportar los lípidos en forma de VLDL, acumulándolos como triglicéridos. |
| Estrés Oxidativo | La sobrecarga lipídica genera especies reactivas de oxígeno (ROS), dañando las mitocondrias. |
| Inflamación y Apoptosis | Activación de las células de Kupffer y cascadas inflamatorias (TNF-alfa, IL-6), provocando la muerte del hepatocito. |
| Fibrogénesis | La inflamación crónica activa las células estrelladas, que depositan colágeno y forman cicatrices (fibrosis). |
El impacto específico de la fructosa
A diferencia de la glucosa, más del 80% de la fructosa se metaboliza en el hígado. Al saltear pasos regulatorios de la glucólisis, la fructosa inunda el sistema, favoreciendo la lipogénesis y produciendo metabolitos tóxicos como el metilglioxal y el ácido úrico. Este último inactiva el óxido nítrico, favoreciendo la hipertensión arterial.
3. Complicaciones y Riesgos Clínicos
La enfermedad progresa de forma asintomática («silenciosa»), pero sus consecuencias son graves:
- Cirrosis Descompensada: Caracterizada por ascitis (acumulación de líquido), encefalopatía hepática y sangrado de varices esofágicas.
- Hepatocarcinoma: El riesgo de cáncer de hígado aumenta significativamente en pacientes con cirrosis por hígado graso (12% de incidencia en cohortes de seguimiento).
- Mortalidad Cardiovascular: Es fundamental notar que la principal causa de muerte en estos pacientes no es la insuficiencia hepática, sino los eventos cardiovasculares.
«Los pacientes con cirrosis pueden estar completamente asintomáticos sin saber que sufren la enfermedad durante meses e incluso años.» — Isabel Graupera, investigadora CIBEREHD.
4. Diagnóstico y Estratificación del Riesgo
Dado que las transaminasas (AST/ALT) pueden ser normales en el 30% de los pacientes con MASH avanzado, se requieren herramientas más precisas:
- FIB-4 (Índice no invasivo): Herramienta de primera línea que utiliza edad, AST, ALT y plaquetas para descartar fibrosis avanzada.
- Elastografía Transitoria (FibroScan): Mide la rigidez hepática (fibrosis) y cuantifica la grasa (CAP).
- Biopsia Hepática: Sigue siendo el estándar de oro para confirmar MASH y estadificar la fibrosis, aunque se reserva para casos complejos.
5. Manejo Terapéutico y Reversión
Modificaciones del Estilo de Vida (Pilar Fundamental)
La intervención en la dieta y la actividad física es la única vía actual para revertir el daño histológico:
- Pérdida de Peso:
- 5-7%: Reduce la esteatosis (grasa).
- 7-10%: Puede resolver la esteatohepatitis (inflamación).
- >10%: Favorece la reversión de la fibrosis.
- Dieta Mediterránea: Es el patrón de elección. Se centra en aceite de oliva virgen extra, frutos secos (30-40g/día), pescado azul y restricción severa de bebidas azucaradas.
- Ejercicio Físico: Se recomienda ejercicio moderado-intenso 3-4 días a la semana (mínimo 150 min/semana de caminata rápida o 750 MET-min/semana). La combinación de ejercicios aeróbicos y de fuerza incrementa el metabolismo basal y quema más calorías.
Avances Farmacológicos
El panorama terapéutico está cambiando rápidamente:
- Resmetirom: Aprobado por la FDA en marzo de 2024 para MASH con fibrosis moderada a avanzada. Actúa como un agonista selectivo del receptor beta de la hormona tiroidea en el hígado.
- Agonistas del receptor de GLP-1 (Semaglutida/Tirzepatida): Aunque aprobados para diabetes y obesidad, muestran resultados prometedores en la resolución de MASH debido a la pérdida de peso profunda.
- Pioglitazona y Vitamina E: Opciones históricas con uso limitado por efectos secundarios, pero eficaces en la mejora histológica.
6. Recomendaciones Nutricionales Específicas
| Alimento / Nutriente | Recomendación | Efecto en MASLD |
| Fructosa / Azúcar | Evitar estrictamente | Altamente lipogénico; genera resistencia a la leptina e hiperfagia. |
| Café | 2-3 tazas al día | Reduce significativamente la fibrosis hepática (ácido clorogénico). |
| Omega-3 | 2-3 raciones/semana de pescado azul | Reduce la grasa hepática y vías inflamatorias. |
| Aceite de Oliva VE | Fuente principal de grasa | Mejora la sensibilidad a la insulina y reduce el estrés oxidativo. |
| Probióticos | Consumo de lácteos fermentados | Modula la microbiota y reduce la inflamación sistémica. |
«Eliminar las bebidas azucaradas es un objetivo primordial.» — Marta Cervera, enfermera especializada en hígado.
Este documento sintetiza la evidencia actual que posiciona a la intervención temprana en el estilo de vida y el control de los factores metabólicos como las herramientas más eficaces para frenar la progresión hacia la cirrosis y el cáncer de hígado.